Man kann die Störungsbilder einfach nicht im Gehirn nachweisen. Welche Schlüsse zieht man daraus?
Im ersten Teil ging es um eine neue Studie, die die Auswirkungen von Psychotherapie im Gehirn nachgewiesen haben will. Wie ich ausführte, ist das weder neu noch überraschend. Die Darstellung der Studienergebnisse erwies sich außerdem als problematisch, vor allem wegen der fehlenden Kontrollgruppe (Teil 1: Depressionen: „Psychotherapie verändert das Gehirn“).
Die Versuche der biologischen Psychiatrie, ihre Hunderten Störungsbilder wie Depressionen oder Angst- und Aufmerksamkeitsstörungen im Gehirn nachzuweisen, scheitern immer wieder. Trotzdem fordern diese Forscher*innen seit Jahrzehnten immer mehr Geld. Und sie kriegen es in der Regel auch. Für andere Forschungsbereiche, die klinische Praxis und damit das Wohl der Patient*innen hat das verheerende Auswirkungen.
Ökonomisch nennt man das „Opportunitätskosten“. Was verliert man dadurch, dass ein Forschungszweig so dominiert?
Opportunitätskosten
Die Mittelverteilung ist nicht so unschuldig, wie es auf den ersten Blick scheinen mag. Und es ist mitnichten ein rein wissenschaftlicher Streit. Wie eine Reihe amerikanischer und britischer Psychiater vor ein paar Jahren schon einmal anmerkte, kann man jeden Euro beziehungsweise jedes Pfund oder jeden Dollar ja nur einmal ausgeben. Durch die starke Dominanz der Neuro-Forschung fehle es an Projekten zur Prävention psychologisch-psychiatrischer Probleme, zur Unterstützung von Familien, die es schwer haben, und zur Verhinderung von Suiziden.
Doch die Situation im Jahr 2025 ist, dass die Forschungsmilliarden weltweit – hier am Beispiel der größten psychiatrischen Forschungseinrichtung aufgezeigt, dem National Institute of Mental Health (NIMH) in den USA – immer noch vor allem in die Suche nach den neuronalen Ursachen fließen. Laut den gängigsten offiziellen Kriterien gibt es 227 gültige Symptomkombinationen für Depressionen, bei der Aufmerksamkeitsstörung ADHS sind es sogar 116.220. Dieser von führenden Fachleuten am Konferenztisch festgelegten Komplexität und Vagheit kann man mit neurowissenschaftlicher Forschung nicht Herr werden.
In meinem Buch Die Neurogesellschaft von 2011 entlarvte ich einige Neuromythen. Ironischerweise rezensierte es der führende europäische Neuropsychologe in der Zeitschrift für Neuropsychologie sehr wohlwollend. Ein anderer Institutsdirektor schrieb mir, er stimme mir zwar weitgehend zu, doch er würde das Buch seinen Mitarbeiter*innen nicht empfehlen. Sonst müsste er nämlich fürchten, dass sie mit der Arbeit aufhören. Dabei wäre genau das die beste Schlussfolgerung gewesen.
2021 formulierte ich den Aufruf, das medizinische Modell in der Psychiatrie endlich aufzugeben und sich wieder mit den psychosozialen Bedürfnissen der Menschen zu beschäftigen. Damit hätte man viele Forschungsmilliarden sparen und nicht nur in Prävention, sondern auch die bessere Ausbildung klinischer Psychologen und Psychiater investieren können. Wer meine Kritik für übertrieben hält, dem sei mit einem Zitat von Thomas Insel geantwortet. Er war von 2002 bis 2015 Direktor des NIMH und entschied jedes Jahr über ein Milliardenbudget. Gegenüber Wired erklärte er, der „Star-Neurowissenschaftler“, erstaunlicherweise:
„Ich habe 13 Jahre am NIMH verbracht und mich dort intensiv mit der Erforschung der Neurowissenschaften und Genetik psychischer Störungen beschäftigt. Wenn ich zurückblicke, wird mir klar, dass es mir zwar gelungen ist, eine Menge wirklich toller Artikel von tollen Wissenschaftlern [im Original: lots of really cool papers published by cool scientists] zu veröffentlichen, und das zu einem ziemlich hohen Preis – ich glaube, 20 Milliarden Dollar. Aber ich glaube nicht, dass wir etwas dazu beigetragen haben, die Suizidrate zu senken, die Krankenhausaufenthalte zu reduzieren und die Genesung von zig Millionen Menschen mit psychischen Erkrankungen zu verbessern.“ (Thomas Insel in Wired, 2017; dt. Übers.)
Historisch
Wie „coole Forschung cooler Leute“ zur dominanten Strömung in der Psychiatrie werden konnte, verdeutlicht ein kurzer historischer Überblick. Wer es genauer lesen will, kann in Perspektiven aus der Depressions-Epidemie weiterlesen.
Im 19. Jahrhundert kam es zu großen Umbrüchen in der Medizin. Inspiriert durch naturwissenschaftliche Fortschritte – verbunden mit heute noch bekannten Namen wie Rudolf Virchow (1821-1902), Robert Koch (1843-1910) und Paul Ehrlich (1854-1915) – entdeckte man immer mehr Bakterien, Viren und organische Abweichungen als Krankheitsherde. Psychiatrie und Psychotherapie im heutigen Sinne kannte man noch nicht. Für die Armen gab es Seelsorge oder Gefängnisse. Die Wohlhabenden kamen in Sanatorien. Wer es sich wirklich leisten konnte, mietete sich einen Leibarzt als Reisebegleitung, um einmal andere Luft zu schnuppern und auf andere Gedanken zu kommen.
In den Großstädten war auch das Elend der Armen groß. Schließlich nahm man sie – vor allem Alte, Bettler, Demente, Epileptiker und Prostituierte, die keinen anderen Ort hatten – in Krankenhäusern auf. Beispiele sind die Salpêtrière in Paris, die 1795 vom Psychiatrie-Reformer Philippe Pinel (1745-1826) übernommen wurde; später sollte der junge Sigmund Freud (1856-1939) hier studieren und in die Hypnose eingeweiht werden. Oder das heute noch existierende Bethlem-Krankenhaus in London, wo der Arzt und Apotheker John Haslam (1764-1844) um 1800 schon in den Gehirnen verstorbener Patient*innen nach dem Sitz von Depressionen suchte – und sogar glaubte, sie gefunden zu haben!
Um nicht nur als Seelsorger oder „Irrenärzte“, sondern als echte Mediziner wahrgenommen zu werden, brauchte die Psychiatrie eine organische Ursache der „Geisteskrankheiten“. Passenderweise entwickelte der Arzt und Anatom Franz Joseph Gall (1758-1828) damals die Phrenologie. Zwar sah man in der Ärzteschaft die spätere Popularisierung durch Galls Assistenten, Johann Gaspar Spurzheim (1776-1832), und andere kritisch. Doch die Ansicht, dass „Geisteskrankheiten“ Gehirnkrankheiten sein mussten, passte in den Zeitgeist. Sie löste das peinliche Dilemma, kein Organ zu haben, auf das man zeigen konnte.
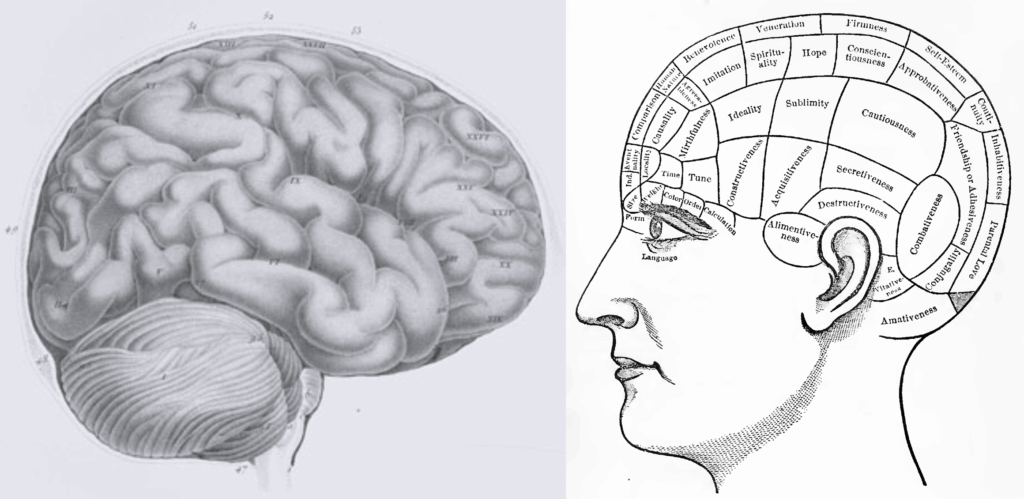
Abbildung 3: Der Gedanke der funktionellen Spezialisierung des Gehirns, links von den Phrenologen Gall und Spurzheim auf einer anatomischen Zeichnung von 1810 angedeutet, inspirierte Psychiatrie und Psychologie bis heute. Die spätere Popularisierung, Persönlichkeitseigenschaften an der Kopfform erkennen zu können, hier aus einem Buch aus dem Jahr 1859, brachte die Phrenologie aber nachhaltig in Verruf.
Die Hypothese der Gehirnstörungen wurde im Laufe des 19. Jahrhunderts schließlich zum Dogma. Wie dieses bis heute wirkt, sah man auch an der Aussage Ronny Redlichs im ersten Teil, mit seiner – bei näherer Betrachtung doch eher bescheidenen – Studie die Gleichwertigkeit von Psychotherapie „naturwissenschaftlich-medizinisch“ gezeigt zu haben. Gleichwertig womit eigentlich? Er meinte Psychopharmaka.
Das ist ein interessantes Beispiel, da diese laut neuer epidemiologischer Studien bei Depressionen kaum besser als Placebo wirken. Der vielleicht irgendwie noch optimistische Fund, dass sie wenigstens 15 Prozent der Betroffenen helfen, doch dann intensiv, wurde gerade mit einer brandneuen Studie weiter relativiert: Wenn man das nicht nur, finanziert durch die Pharmaindustrie, in sorgfältig ausgewählten Patientengruppen erforscht, sondern in repräsentativen Gruppen, wie sie wirklich in den Praxen und Kliniken zu finden sind, dann ist die Wirksamkeit noch geringer.
Kaputte Gehirne
Dass Menschen mit psychologisch-psychiatrischen Problemen fürchten, nicht ernst genommen zu werden, ist bekannt. Doch dass auch die Fachleute immer noch am gut 200 Jahre alten Dogma festhalten, sogar den genetischen Konsens seit den 1970er-Jahren beharrlich ignorieren und stattdessen jetzt „verborgener Erblichkeit“ nachjagen, ist erstaunlich. Das ist die „dunkle Energie“ der Psychiatrie, wobei man der Physik vielleicht noch eher nachsieht, zur Aufrechterhaltung des sonst sehr gut funktionierenden Standardmodells unbeobachtete Entitäten anzunehmen.
Die heute anhaltende Welle der biologischen Psychiatrie kam in den 1980ern auf. Damals begann die Zeit von „Neuro“ und „Gen“. Thomas Insels Vor-vor-vor-vor-Vorgänger als Direktor am NIMH, Alan Leshner, erklärte vielleicht im Altersleichtsinn, wie das funktionierte: „Experten für psychische Gesundheit begannen, Schizophrenie als ‚Gehirnkrankheit‘ zu bezeichnen und Kongressabgeordneten Gehirnscans zu zeigen, um sie zu mehr Forschungsgeldern zu bewegen. Es funktionierte wirklich“ (zit. n. Satel & Lilienfeld, 2014, S. 4; dt. Übers.).
Leshner war von 1990 bis 1992, also gerade am Anfang der „Dekade des Gehirns“, kommissarisch im Amt – ausnahmsweise als Neuropsychologe, nicht als biologischer Psychiater. Heute, 30 Jahre später, wollen Psychiater die Diagnose „Schizophrenie“ übrigens aufgeben, unter anderem weil sie bei Patienten mehr Leid verursachen kann als dass sie hilft.
Leshner wurde für seinen Einsatz für die Psychiatrie dadurch belohnt, dass er zum ersten Direktor des neu gegründeten National Institute on Drug Abuse (NIDA) ernannt wurde. Eine seiner wesentlichen Leistungen bestand darin, Sucht als Gehirnkrankheit darzustellen. Wenn es schon zur Zeit der Phrenologen funktionierte, warum dann nicht auch Ende der 1990er? Gut 25 Jahre später haben die USA ein ungekanntes Suchtproblem mit vielen Toten und noch mehr Elend.
Aber für die Forscher*innen ging die Rechnung auf: Sie hatten, mit Thomas Insel gesprochen, satte Chancen für „coole Karrieren mit coolen Papers“. An Forschungsmilliarden bestand kein Mangel. Ein von mir sehr geschätzter Neuropsychiater sagte es einmal im Interview: „Auf wissenschaftlichen Kongressen kommen Sie mit sozialpsychiatrischen Vorträgen in unserer Zeit nicht so gut an. Und die Leute wollen eben auch Karriere machen.“ Ja, so ist das.
Gegenwart
Was nahe am Menschen wäre, ist in der Forschung, die zwanghaft „medizinisch-naturwissenschaftlich“ sein will, doch in Wirklichkeit vor allem Ideologie ist, kaum angesehen. Man könnte über den Coup lächeln, wenn nicht so viel auf dem Spiel stünde: Die zum Beispiel von Leshner und vielen anderen versprochenen Medikamente gegen Sucht sind größtenteils ein Traum geblieben, während heute viele Millionen Menschen einen süchtigen Albtraum erleben.
Die 2004 im „Manifest führender Hirnforscher“ versprochenen besseren Therapien gibt es immer noch nicht. Auch alle von Thomas Insel 2010 für das Jahr 2020 versprochenen Fortschritte der biologischen Psychiatrie – darunter diagnostische Biomarker, bessere Therapien und sogar Impfungen gegen psychologisch-psychiatrische Störungen – fehlen bis heute. Eine Dekade, nachdem er seinen milliardenschweren Direktorenstuhl am NIMH räumte, erklärte Insel die Sache mit den „kaputten Gehirnschaltkreisen“ als Metapher. Man wisse noch gar nicht genug übers Gehirn. Ach so.
Mit Leshner könnte man sagen: „Es funktionierte wirklich.“ In seinem neuen Buch Healing: Our Path from Mental Illness to Mental Health erklärte Insel, zur Lösung der Krise der psychischen Gesundheit müsse man vielleicht doch sozial-institutionelle Probleme lösen. Ach so. Darauf hat die biologische Psychiatrie, die vor allem Moleküle herumschubsen will, keine Antwort.
Hypes
Als ich in dem Fachgebiet promovierte, war gerade die „Personalisierte Medizin“ in. Im biomedizinischen Paradigma war das aber nur eine Chiffre für noch mehr Gerätemedizin. Weil das den Patient*innen nicht half, dachte man sich als nächstes die „Translationale Medizin“ aus: Als ob medizinische Forschung nicht immer praktisch, anwendungsnah und im Interesse der Betroffenen sein müsste. Den neuesten Hype nennen sie jetzt „Präzisionsmedizin“.
Dem Anspruch, Vorläufiges immer als großen Durchbruch verkaufen zu müssen, mochte ich nicht gerecht werden. Darum hörte ich 2010 mit dieser Forschung auf. Seitdem wunderte ich mich mehr als einmal über Forscherpersönlichkeiten mit tollen Karrieren, die im persönlichen Gespräch alle Kritik einräumten – um dann in Forschungsanträgen, öffentlichen Vorträgen oder im Interview den Medien etwas ganz anderes zu erzählen. Ist das nur Zweckoptimismus oder schon eine psychologisch-psychiatrische Störung, Stichwort „Realitätsverlust“?
Für die im ersten Teil kritisierte Publikation unter Leitung von Ronny Redlich in der Fachzeitschrift Translational Psychiatry flossen laut der Preisordnung 4000 Euro an Publikationskosten an den Verlag. Für eine Veröffentlichung meiner Kritik müsste ich 1300 Euro bezahlen. Dann wird es halt wieder nur ein Blogbeitrag. Dass den Hilfesuchenden mit dem Aufspüren neuronaler Abdrücke psychosozialer Therapie nicht gedient ist, sollte aber auch so klar geworden sein.
Zukunft
Der Schweizer Psychiatrieprofessor Matthias Jäger klagte kürzlich über die Patientenflut nach der sovielten Destigmatisierungskampagne in der Gesellschaft: „[Das Soziale in der Psychiatrie] bedeutet aber nicht, dass die Psychiatrie für die Behebung von sozialen Problemlagen und sozial unerwünschten Verhaltens jeglicher Art zuständig ist.“ Damit wäre man wieder zurück im frühen 19. Jahrhundert, gewissermaßen vor der medizinischen Professionalisierung des Fachs, in der Zeit der Armen- und Irrenhäuser.
Dank knapper Kassen, Mangel an Prävention und mit Ausblick auf weitere Sozialkürzungen für die Verteidigung ist nicht von einer Abnahme psychologisch-psychiatrischer Störungen auszugehen. In Großbritannien, wo die sozialen Einschnitte schon ein, zwei Stufen weiter sind und die Not der Menschen entsprechend groß, entstehen allerdings auch neue Lösungen:
Es gibt dort ein Ministerium gegen Einsamkeit. Ein Netzwerk kritischer Psychiater*innen um Joanna Moncrieff, Psychiatrieprofessorin in London, hilft Menschen beim Abbauen der sogenannten Antidepressiva. Denn dass man davon abhängig werden kann, wurde lange geleugnet. Und gemeinschaftliche Hilfe vor Ort soll dort für die Menschen verfügbar sein, wo sie leben und sich durch die Herausforderungen ihres Alltags lavieren.
Hier in meinem Artikel wurde eine Möglichkeit identifiziert, wo man (global) sofort ein paar Milliarden und in Europa immer noch Hunderte Millionen einsparen könnte. Und wenn Psychologie (wörtlich: Seelenlehre) und Psychiatrie (wörtlich: Seelenheilung) ihr seelenleere überwinden und den Menschen wieder als das biopsychosoziale Wesen würdigen, das er ist, werden auch hier vielleicht wieder Probleme gelöst und nicht nur Symptome behandelt. Auch Jahrzehnte der Psychotherapieforschung kamen zum Fazit, dass Beziehungen und das Umfeld die wesentlichen Faktoren sind:
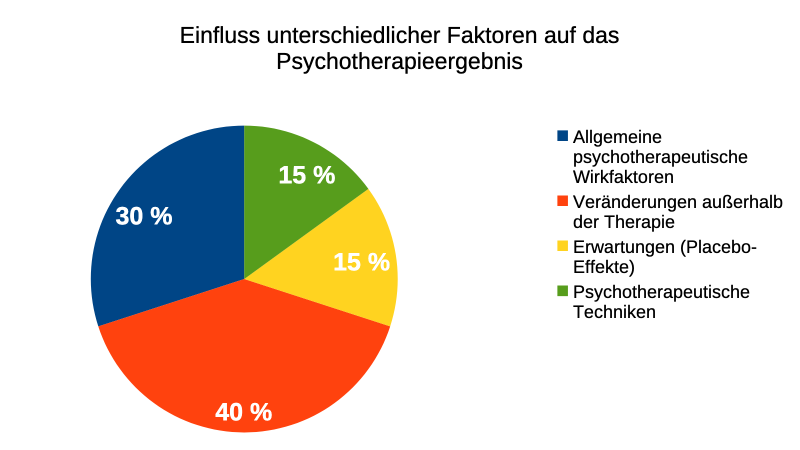
Abbildung 4: Laut dieser Übersicht sind für den Therapieerfolg allgemeine Faktoren, darunter vor allem die Beziehung zum*zur Psychotherapeut*in, Veränderungen außerhalb der Therapie und die Erwartung der Klient*innen von Bedeutung. Auf die psychotherapeutischen Techniken im eigentlichen Sinn entfallen nur 15 Prozent. Nach: Helle, 2019, S. 179
Dennoch will ich meinen ausdrücklichen Respekt für alle Psychiater*innen ausdrücken, die sich trotz der schwierigen Bedingungen den Herausforderungen ihres Berufs stellen, nicht selten Tag und Nacht. Meine Kritik richtet sich nicht gegen sie, sondern das die Forschung und Praxis einengende Dogma.
Damit sind Alternativen aufgezeigt. Ob wir sie beschreiten, hängt von unseren Entscheidungen ab, sowohl individuell als auch gemeinschaftlich.
Der Artikel wurde zuerst auf dem Blog „Menschen-Bilder“ des Autors veröffentlicht.
Als eBook ist von Stephan Schleim erschienen: „
Referenzen
Ball, T., Derix, J., Wentlandt, J., Wieckhorst, B., Speck, O., Schulze-Bonhage, A., & Mutschler, I. (2009). Anatomical specificity of functional amygdala imaging of responses to stimuli with positive and negative emotional valence. Journal of Neuroscience Methods, 180(1), 57-70.
Böge, K., Jüttner, J., Stratmann, D., Leucht, S., Moritz, S., Schomerus, G., … & Hahn, E. (2025). Psychiatrische Begriffe im Wandel–Warum eine Umbenennung der Schizophrenie im 21. Jahrhundert nötig ist. Psychiatrische Praxis, 52(03), 125-128.
Brabec, J., Rulseh, A., Hoyt, B., Vizek, M., Horinek, D., Hort, J., & Petrovicky, P. (2010). Volumetry of the human amygdala—an anatomical study. Psychiatry Research: Neuroimaging, 182(1), 67-72.
Brosch, K., Stein, F., Schmitt, S., Pfarr, J. K., Ringwald, K. G., Thomas-Odenthal, F., … & Kircher, T. (2022). Reduced hippocampal gray matter volume is a common feature of patients with major depression, bipolar disorder, and schizophrenia spectrum disorders. Molecular Psychiatry, 27(10), 4234-4243.
Buchheim, A., Viviani, R., Kessler, H., Kächele, H., Cierpka, M., Roth, G., … & Taubner, S. (2012). Changes in prefrontal-limbic function in major depression after 15 months of long-term psychotherapy. PloS One, 7(3), e33745.
Cuijpers, P., Miguel, C., Harrer, M., Plessen, C. Y., Ciharova, M., Ebert, D., & Karyotaki, E. (2023). Cognitive behavior therapy vs. control conditions, other psychotherapies, pharmacotherapies and combined treatment for depression: A comprehensive meta‐analysis including 409 trials with 52,702 patients. World Psychiatry, 22(1), 105-115.
Duque, A., Arellano, J. I., & Rakic, P. (2022). An assessment of the existence of adult neurogenesis in humans and value of its rodent models for neuropsychiatric diseases. Molecular Psychiatry, 27(1), 377-382.
Hamilton, J. P., Siemer, M., & Gotlib, I. H. (2008). Amygdala volume in major depressive disorder: a meta-analysis of magnetic resonance imaging studies. Molecular Psychiatry, 13(11), 993-1000.
Helle, M. (2019). Psychotherapie. Berlin: Springer.
Insel, T. R. (2010). Faulty circuits. Scientific American, 302(4), 44-52.
Insel, T. (2022). Healing: Our Path from Mental Illness to Mental Health. Penguin.
Jäger, M. (2025). Das Soziale in der Psychiatrie. Psychiatrische Praxis, 52(05), 245-247.
Leshner, A. I. (1997). Addiction is a Brain Disease, and it Matters. Science, 278(5335), 45-47.
Lewis-Fernández, R., Rotheram-Borus, M. J., Betts, V. T., Greenman, L., Essock, S. M., Escobar, J. I., … & Iversen, P. (2016). Rethinking funding priorities in mental health research. The British Journal of Psychiatry, 208(6), 507-509.
Noble, S., Curtiss, J., Pessoa, L., & Scheinost, D. (2024). The tip of the iceberg: A call to embrace anti-localizationism in human neuroscience research. Imaging Neuroscience, 2, 1-10.
Satel, S., & Lilienfeld, S. O. (2014). Addiction and the brain-disease fallacy. Frontiers in Psychiatry, 4, 141.
Stone, M. B., Yaseen, Z. S., Miller, B. J., Richardville, K., Kalaria, S. N., & Kirsch, I. (2022). Response to acute monotherapy for major depressive disorder in randomized, placebo controlled trials submitted to the US Food and Drug Administration: individual participant data analysis. BMJ, 378.
Winter, N. R., Blanke, J., Leenings, R., Ernsting, J., Fisch, L., Sarink, K., … & Hahn, T. (2024). A systematic evaluation of machine learning–based biomarkers for major depressive disorder. JAMA Psychiatry, 81(4), 386-395.
Xu, C., Naudet, F., Kim, T. T., Hengartner, M. P., Horowitz, M. A., Kirsch, I., … & Plöderl, M. (2025). Large responses to antidepressants or methodological artifacts? A secondary analysis of STAR* D, a single-arm, open-label, non-industry antidepressant trial. Journal of Clinical Epidemiology, 111943.
Zilberstein, K., Galves, A., Cole, M., Foreman, W., Hahn, P., & Michaels, L. (2025). Off Balance: National Institute of Mental Health Funding Priorities in 2012 and 2020. Ethical Human Psychology & Psychiatry, 27(1).
Zwiky, E., Borgers, T., Klug, M., König, P., Schöniger, K., Selle, J., … & Redlich, R. (2025). Limbic gray matter increases in response to cognitive-behavioral therapy in major depressive disorder. Translational Psychiatry, 15(1), 301.
Ähnliche Beiträge:
- Depressionen: „Psychotherapie verändert das Gehirn“
- Psychische Störungen lassen sich weder auf die Gene, noch auf das Gehirn reduzieren
- Therapie mit Psychedelika
- Was verrät ein immer genauerer Blick ins Gehirn?
- Wie Medien über ADHS berichten




Meine Meinung: Psychische Krankheiten sind vor allem eine Eigenschaft der in den synaptischen Gewichten gespeicherten Information. Sie sind somit eine Eigenschaft des Gehirns. Aber um sie im Gehirn nachzuweisen, müsste man Billionen dieser Gewichte messen und ihr Zusammenwirken verstehen. Psychotherapie ist ein Mittel, diese Gewichte zu ändern.
Prinzipiell kann man davon ausgehen, dass es für alles, was in der Biologie passiert, eine materialistische Grundlage gibt, also auch für die Psychatrie. Nur weil man bisher noch nichts nachgewiesen hat, heisst das nicht, dass da nichts ist. Der Nachweis des Higgs-Bosons hat Westeuropa 17 Milliarden Euro gekostet, obwohl es für das Leben keines Westeuropäers irgendeine Konsequenz hatte. Die ganze Religion wurde nur erfunden, weil die Menschen sich viele Phänomene nicht erklären konnten.
Rischtisch…👍
Religion dient wohl eher dazu die Dinge zu vernebeln.
Mit Physik kann man keine Psyche erforschen.
Das müsste dir als Quantentheoretiker eigentlich sofort einleuchteten.
Psyche ist etwas sehr präzises, während man, wie Heisenberg schon herausfand, bei den Teilchen nie so genau wissen kann, wie schnell sie sich bewegen oder wo sie sich gerade befinden. 😉
Ihre These ist >2000 Jahre alt (Materialismus). Man kann auch an den Weihnachtsmann glauben, wenn man das partout will.
„Nur weil man bisher noch nichts nachgewiesen hat, heisst das nicht, dass da nichts ist.“
Nur weil man zwischen hier und dem Mars noch keinen roten Teekessel gefunden hat, heißt das nicht, dass es da keinen gibt! (Beispiel von Bertrand Russell.)
Der Materialismus scheitert im Endeffekt daran, nicht erklären zu können, wie die Bedeutung in die Welt kommt. Das Thema der psychologisch-psychiatrischen Störungen ist nur eine Variante davon. Man kann niemanden daran hindern, der lieber ein bedeutungsloses Leben wählt. Aber man sollte sie daran hindern, das Leben für andere bedeutungslos zu machen.
Auch diesen Beitrag werde ich mir herunterladen , Herr Schleim!
Ich bin froh, dass diese insbesondere auch in Deutschland immer noch mehr als stiefmütterlich behandelte Krankheit, über die ich ja mit zahlreichen Mitforenten aufgrund meiner eigenen Depressionserkrankung unglaublich fruchtbar nach Ihrem letzten Beitrag diskutieren konnte, so intensiv bei Overton erörtert wird.
Früher wäre das auch mal ein Schlüsselthema für Telepolis gewesen, aber dort ist es ja wichtiger geworden, beim Thema Gesundheit auf Apotheken-Umschau-Niveau z.B. Empfehlungen zu geben, wie gesund man sich etwa ernähren muss, damit man auch mit 90 noch fit wie ein Turnschuh ist, um demnächst seine Zwangsarbeit, ääh, pardon, sein soziales Jahr auch als steinalter Rentner für dieses großartige System noch leisten zu können.
Mich haben die konstruktiven Diskussionen (abgesehen vom Gender-Sternchen) auch positiv überrascht.
Und zu dem anderen Magazin, das Sie erwähnen: Ja, diesen Eindruck habe ich auch. Ich rufe es nur noch einmal im Monat auf oder seltener, wenn ich vor Langeweile fast sterbe.
Tscha, Hr. Prof. Schleim, Ihren kl. Fanclub haben Sie hier ja: da brauchen´s kritische Typen wie mich nicht mehr. Denen, wie mir, ein zweimaliges fettgedrucktes man unterm Bild reicht … Schön´ Gruß, BB
Mein Gehirn gehört mir und kein Biologe hat darin etwas verloren, nicht mal, um KI-Trainingsdaten rauszuholen. Das ist mein Gehirn, Finger weg!
Psychostasie
Möchtest du Grubenhund keine Seelenwägung, sondern ohne Prüfung gleich in die Unterwelt fahren.
So sei es! Einem Grubenhunde ist die Unterwelt das zweite Zuhause. Zum Beispiel bewegen sich Grubenhunde in den Röhren der Kanalisation mit bis zu 45 km/h fort. Hierdurch sind zum einen schneller am Ziel, zum anderen ob ihrer darauf zurückzuführenden Beweglichkeit gut geschützt vor einschlagenden, atomaren Bunkerbustern. Bisher wurde nie ein Grubenhund mit nur einem Bunkerbuster zur Strecke gebracht.
Aus dem Tagebuch eines Grubenhundes:
Vieles im Artikel ist zu sehr pauschalisiert um darauf näher eingehen zu können.
Selbstverständlich gibt es Materie und selbstverständlich haben genetische, anatomische, und biochemische Faktoren auch großen Einfluss auf die Psyche.
Wenn man Psyche jedoch als die Summe aller vorhandenen Regelmöglichkeiten eines Organismus auffasst, dann wird einiges dabei deutlicher:
1. Der Sitz der Psyche ist kein anatomisches Organ. Psyche umfasst den gesamten Organismus als funktionelle Einheit, was sich bei der Systemtherapie dann auch auf eine ganze Gruppe von Menschen erstrecken kann.
2. Die Psyche ist immer zu 100% komplett. Bei Psychotherapie geht es um die Modellierung **vorhandener** Regulationsmöglichkeiten.
Es kommt darauf an zu wissen in welchem Modell man sich gerade befindet und sollte diese Modelle auch sehr klar von einander unterscheiden können.
Entweder man betrachtet den materiellen Ansatz, dann muss man jedoch auch ein materielles Agens klar identifizieren können z.B.: ein fehlendes Enzym, Botenstoff oder ein nachweisbarer organischen Defekt, der eine klare definierte Störung hervor ruft. Nur so macht dieser Ansatz einen Sinn.
Oder aber man arbeitet sich an der Psyche ab, dann geht es nicht mehr um die materiellen Defekte sondern nur noch um die Modellierung vorhandener Regulationsmechanismen eines Systems.
Eine Depression ist von rein psychischer Natur. Definitionsgemäß! Denn sobald eine klare organische Ursache für Stimmungstief und Antriebslosigkeit gefunden sind, gibt es andere Diagnosen dafür. ( Auch ein verminderter Serotoninspiegel ist im Grunde eine rein regulatorische Störung und kein organischer Defekt.)
Leider hindert diese Tatsache wenig Mediziner daran, Depression mit Drogen zu behandeln und man muss auch eingestehen, dass beim praktischen Vorgehen die theoretischen Grundlagen und Denkansätze nicht immer strikt getrennt werden können.
Um so mehr müsste es die Forschung tun.
Es ist natürlich völliger Schwachsinn, bei einem virtuellen Konstrukt wie es Psyche nun mal darstellt, mit Hirnscan nachschauen zu wollen, ob auch noch alle Tassen im Regal stehen.
Aber natürlich kann dies ein tolles Geschäftsmodell sein, um Milliarden an Forschungsgeldern einzuheimsen.
„Selbstverständlich gibt es Materie und selbstverständlich haben genetische, anatomische, und biochemische Faktoren auch großen Einfluss auf die Psyche.“
Das habe ich nie bestritten. Mit einem Glas Bier oder zweien kann man das schon beweisen.
Aber das ist halt etwas anderes als zu behaupten, menschliches Leiden sei im Prinzip nur ein Gehirnzustand.
Und pauschalisiert: Ja, das hier ist ein Online-Artikel, der ohnehin schon recht lang und komplex ist, mit einer außergewöhnlichen Literaturliste – aber kein Fachmagazin. Ausführlicher habe ich das z.B. in meinem Büchern formuliert.
Das „pauschalisiert“ war auch gar nicht abschätzig gemeint.
Eher in die Richtung, dass man schon recht gut versteht was im Artikel gemeint ist, aber um darauf näher einzugehen, bräuchte es dann schon noch mehr Informationen.
Und ja, prinzipiell bin ich in der Argumentation sehr bei ihren.
Ich kann Ihnen in vielen Punkten auch beipflichten.
„… virtuellen Konstrukt wie es Psyche …“
Hier würde ich allerdings unterscheiden zwischen a) den psychischen Vorgängen, den Lebensvorgängen, die im Menschen mit seiner Kultur eine besondere Komplexität erreicht haben und b) den Begriffen, die wir uns von „der Psyche“ machen.
Wenn es ein biologisches Korrelat gäbe, wie bei den Organen, hätten wir diese großen Probleme nicht. So müssen wir irgendwie im dunkeln tasten, mit der Psychologie, Philosophie, Geistes- und Kulturwissenschaften, die wir heute haben.
Wenn ich mir ansehe und zu Gemüte führe, wie hochgradig entfremdet wir in diesen hochtechnisierten Gesellschaften von der Natur, auch immer mehr von den Mitmenschen leben, in meist als sinnlos empfundener Arbeit gefangen, die eigentlich tiefen menschlichen Bedürfnisse mit Konsum-Surrogaten zu Süchten verformt, in einer immer unnatürlicheren Umwelt, bar jeden transzendenten Bezuges zu einer höheren Wirklichkeit, da wundert einen dann diese Flut an psychischen Erkrankungen überhaupt nicht mehr.
Und die im anderen Artikel erwähnten Hoffnungsträger Psilocybin und LSD funktionieren nicht, weil sie einfach als bessere Psychopharmaka funktionieren, sondern weil sie in einem entsprechenden Setting zu tiefgreifender spiritueller Erfahrung der tiefen Verbundenheit mit allem und der Natur führen.
Um einen Eindruck zu gewinnen, empfehle ich wieder mal sehr den Film „Aware- Reise in das Bewusstsein“
https://aware-film.com/de/
https://player.vimeo.com/video/575915433?dnt=1
Gerade auch Jemp würde ich den ans Herz legen.
Psychiater wie Stanislav Grof gingen/gehen davon aus, dass psychische Erkrankungen neben schwer wiegenden Lebenserfahrungen als Ursache auch eine tiefe spirituelle Krise anzeigen.
(und damit ist keine religiöse Krise im Sinne eines dogmatischen Glaubensystems gemeint)
Gerade für Jemp könnte der Film interessant sein, denn in ihm kommt ein Philosophie-Prof. zu Wort, der seinen drogensüchtigen Sohn durch Suizid verloren hat und für den diese Studienteilnahme mit Psilocybin eine lebensverändernde Erfahrung war, die ihn letztlich nicht nur wieder zu seinem Sohn geführt hat, sondern auch zu einer gewissen Gotteserfahrung, die so gar nichts mit dem zu hat, was oft in Religionen verbreitet wird und das als jemand, der damit bis dahin nichts am Hut hatte.
„… sondern weil sie in einem entsprechenden Setting zu tiefgreifender spiritueller Erfahrung der tiefen Verbundenheit mit allem und der Natur führen.“
Na ja – aber auch Psychedelika sind meiner Meinung nach keine Wundermittel, sonst hätte man das schon in den 1950ern-70ern festgestellt, und werden heute gehypet.
Idealerweise können sie eine Tür öffnen. Hindurchgehen muss man danach aber selbst.
Die Forschung daran wurde ja verboten und strafrechtlich verfolgt, weil Drogenpolitik. Eben deshalb entwickelte Grof das holotrope Atmen, das er eigentlich schamanischen Kulturen abgeschaut hat. Und ich schrieb ja auch von entsprechendem Setting, was letztlich heißt, man muss die entsprechende Offenheit und Einstellung mitbringen, was im übrigen immer die Voraussetzung für eine gelingende Psychotherapie ist neben der guten Beziehung zwischen Patient und Therapeut.
Als Kunstpsychotherapeutin, die mit psychisch Kranken und Folteropfern gearbeitet hat und natürlich selbst jahrelange Selbsterfahrung und Supervision auf dem Buckel hat, weiß ich von beiden Seiten, wie wichtig das als Voraussetzung ist. Und nichts klappt immer und bei jedem.
Das klingt nach einer interessanten Tätigkeit.
Es stimmt natürlich, dass mit dem „War on Drugs“ Forschung unmöglich gemacht wurde, bis man sie ab den 1990ern (erst in Zürich?) langsam wieder aufbaute.
Aber was ich meinte war, dass es in den 1950ern bis 1970ern auch schon viele Versuche gab – und danach natürlich noch „inoffiziell“. Wären Psychedelika solcher Wundermittel, wie manche denken, hätte man das mit den vorhandenen Versuchen schon nachweisen können.
Es hängt viel vom Einzelfall und den Umständen ab – das sehen wir wohl ähnlich. Für ein neues Buchkapitel will ich mich bis zum Jahresende übrigens noch einmal in die Psychedelikaforschung vertiefen: Aber eher mit Blick auf die Frage, was wir darüber vielleicht übers Bewusstsein lernen.
Das ist ja überhaupt die interessanteste Frage, die nach dem Bewusstsein.
Kennen Sie diese Tukdam-Doku?
https://www.whudat.de/tukdam-meditation-bis-in-den-tod-wissenschaft-trifft-spiritualitaet/
Ich habe sie mir glücklicherweise herunter geladen.
Ich habe seit etwa meinem 16. Lebensjahr an wiederkehrenden Depressionen gelitten. Später bekam ich die Diagnose „Dysthymie“.
Heute bin ich 42 und mir geht es im Prinzip blendend. Antidepressiva waren wirkungslos. Psychotherapie hat ein bißchen geholfen, würde ich sagen.
Hauptsächlich bin ich im Laufe meiner 30er irgendwie herausgewachsen.
Im Rückblick kann ich jedoch folgendes – im Kreise der zeitgenössischen Psychiatrie sicher unbeliebtes Urteil – abgeben:
Aus der Perspektive der Jung’schen Psychologie ergibt Alles was ich durchgemacht habe Sinn.
Ich bin vor etwa fünf Jahren auf Jung gestoßen und habe seitdem mehrere seiner Bücher gelesen und Interviews mit ihm angehört. Ich hatte dabei den Eindruck daß lauter Puzzleteile ineinander fallen, im Bezug auf meine früheren Probleme.
Meiner Meinung nach war daher C.G. Jung’s Weg der richtige.
Mich würde interessieren: Bestand dieses „Herauswachsen“ auch darin, etwas an Ihren Lebensumständen zu verändern?
Oder haben Sie, mit Blick auf Ihre Abbildung, eine neue Diskette in den Amiga geschoben?
Jung finde ich schwer zugänglich. Ich lese lieber Fromm.
Ja, schon. Ich bin erst mit genau 30 endgültig bei meinen Eltern ausgezogen, da ich während meines Studiums noch teilweise dort gewohnt habe (vorher Berufsausbildung und Abi auf dem zweiten Bildungsweg). Kurz danach habe ich meine jetzige Ehefrau kennengelernt. Während dieser Jahre ging es mir Schritt für Schritt besser.
Ich bin dann mit 36 auf Jung gestoßen – ausgerechnet in exakt dem Alter das Jung als Beginn der zweiten Lebenshälfte und psychologischen Wendepunkt bezeichnet. Interessanter Zufall – und als Wendepunkt hat es sich auch angefühlt. Kierkegaard sagte mal daß man das Leben vorwärts leben muß, aber nur rückwärts verstehen kann. So fühle ich mich tatsächlich jetzt bezüglich meiner ersten Lebenshälfte.
Aber Sie haben schon Recht, Jung kann teilweise sehr schwierig sein. Ich glaube wenn man muß schon von vornherein ähnlich ticken wie er, um einen Zugang zu ihm zu finden. In seiner Typologie würde das wohl heißen, idealerweise eine introvertierter, intuitiver Denker zu sein.
Ich fand übrigens „Jungs Landkarte der Seele“ von Murray Stein ein hervorragendes Einführungsbuch.
Anmerkung am Rande zu meinem Profilbild: Ich habe keine Ahnung wo Overton das her bezieht. Es muß irgendwie mit meiner E-Mail-Adresse verknüpft sein. Ich habe das sicherlich mal irgendwo verwendet, insbesondere da ich tatsächlich einen Amiga besitze. Aber hier bei Overton habe ich es nicht absichtlich gesetzt, sondern das wird automatisch hier eingefügt.
Danke für den Lektüre-Tipp. Ich habe Jung indirekt über von ihm inspirierte Autoren rezipiert, vor allem aus den USA.
Dieses Profilbild wird für WordPress meines Wissens über den Dienst „Gravatar“ vergeben. Mich hat es auch überrascht, als das hier auf einmal bei Overton angezeigt wurde.
Ich versuche mich gerade C.G. Jung ein bisschen anzunähern, welches seiner Bücher hat dir am meisten geholfen, bzw. welches würdest du empfehlen und in welcher Reihenfolge?
Also, wie schon in der Antwort an Stephan Schleim erwähnt, würde ich zuerst ein Einführungsbuch aus der Sekundärliteratur empfehlen. Mir hat da „Jungs Landkarte der Seele“ (bzw. „Map of the Soul“) von Murray Stein sehr gut gefallen.
Danach dann die (Pseudo)Autobiographie „Erinnerungen, Träume, Gedanken“ von Aniela Jaffe. „Pseudo“ weil sie im Stile einer Autobiographie geschrieben wurde, auf Grundlage von Interviews die Jaffe mit Jung geführt hat.
Nach diesen beiden Büchern hat man schonmal eine gute Grundlage um sich an Primärliteratur zu wagen.
Trotzdem ist Jung selbst oft nicht einfach zu lesen. Seine Schülerin Marie-Louise von Franz ist viel leichter zugänglich.
Aber wenn es Jung selbst sein soll, dann vielleicht Band 9/I „Die Archetypen und das kollektive Unbewusste“. Das lese ich aktuell und ist eigentlich ganz gut zu lesen.
Von Band 9/II „Aion“ würde ich dagegen dringend abraten, für den Anfang. Das spaltet einem den Schädel.
Eigentlich relativ leicht verständlich ist auch „Antwort auf Hiob“. Aber das ist schon eher ein theologisches als weniger ein psychologisches Buch. Da sollte man keinen Widerwillen gegen das Christentum haben. Dann aber ist es äußerst faszinierend, weil streng genommen Ketzerei pur 😉
Klar gab es zum Thema Forschung die erfolgreich war. Sie landete nur allesamt im Bereich „social engineering“ d.h. Geheimdienste, weil die Mächtigen Kontrolle wollen und keine stabilen geistig gesunden Bürger. Oder warum glauben Sie, daß Big Pharma nicht an gesunden Bürgern interessiert ist?
Ein sehr guter Artikel, der zeigt, wie viel Geld eingesetzt wird, um die Ursachen und Verantwortung für die vielfachen psychischen Belastungen und Störungen der Menschen von der Gesellschaft wegzudefinieren und auf die geduldige Materie abzuladen.
Schon im 18. Jhdt. gab es diese Debatte, damals zwischen religiösen Deterministen (alles ist vorherbestimmt), den Nachfolgern von Leibniz (die Lehre vom zureichenden Grund), Spinoza (der die göttliche Determination in die Natur verlagerte) und schließlich denen, die die Gesellschaft und die sozialen Bedingungen für wesentlich hielten, was das Leben und Leiden der Menschen angeht.
Das alles kommt wieder, dieses Mal unter dem Titel Neurobiologie. Man könnte das Fach auch Neurophysikotheologie nennen.
Was mir in dem Artikel etwas zu kurz kommt, ist die Entlastungs-Funktion der neurophysikotheologischen Erklärungen: Wenn Eltern für die Konzentrationsprobleme, Zappeligkeit ihrer Kinder eine neurologische Ursache annehmen dürfen, eine Krankheit also, die auf den geheimnisvollen Namen ADHS hört, brauchen sie sich um ihre eigene Rolle keine Sorgen mehr zu machen. Und so ist es auch, nur auf gesellschaftspolitischer Ebene, bei Depressionen, Schizophrenie, Alkohol, Drogen, …
Entlastungs-Funktion: Gutes Stichwort. Darauf könnte man ein anderes Mal näher eingehen. Der Artikel war jetzt ja schon sehr lang und eher auf das System als auf die Individuen und ihre Familien gerichtet.
Halten Sie die Entlastungs-Funktion für etwas Gutes oder nicht?
Wissen Sie, ich habe im Leben einige Menschen kennengelernt, die im Elternhaus schwere bis schwerste Misshandlungen zu ertragen hatten. Die freuten sich dann z.B. in ihren Teenagerjahren über Diagnosen wie Depression oder ADHS, später dann vielleicht Autismus oder Borderline; denn dann wussten sie endlich, „was nicht mit mir stimmt“. Bedenklich, oder?
Natürlich sollte man die Eltern auch nicht für alles verantwortlich machen. Aber heute löst sich unterm Mikroskop oder im Hirnscanner die Verantwortung in nichts auf: Deine Gene, dein Gehirn ist eben so. Hier hast du eine Pille – oder elektrische Ströme. Geht’s dir besser?
Vielen Dank für Ihre Antwort. Im allgemeinen sehe ich Medizin, die nur zur psychischen Entlastung/Beruhigung eingesetzt wird („ich tue etwas gegen ein Übel, für das ich nicht verantwortlich bin“), kritisch. Aber: In einigen Fällen kann sie auch etwas Gutes haben („Ich tue immerhin etwas gegen meine Probleme“) – oder, wie in dem von Ihnen genannten Beispiel (für Menschen mit schweren traumatischen Erlebnissen), ist es manchmal besser, die schmerzliche Erinnerung abzukapseln und sie anders zu verorten.
Das seltsame Placebo-Phänomen gibt auch zu denken: Dass wirkungsfreie Medikamente den wirklichen Heilungsverlauf unterstützen, ist erwiesen und zeigt in die umgekehrte Richtung: dass unsere Psyche so stark ist, dass sie auch Krankheiten besiegen kann (und zwar ohne Medikamente): Es gibt eine Placebostudie (1996) mit Patienten, die über starke Knieschmerzen klagten. Sie wurden in 3 Gruppen aufgeteilt, bei der ersten wurde das Knie ausgeschabt, bei der zweiten gespült, bei der dritten wurde gar nichts unternommen. Damit die dritte Gruppe glaubte, auch sie sei operiert worden, unterzog man sie einer Anästhesie und nahm einige Schnitte am Knie vor.
Unglaublicherweise bestätigten zwei Jahre später alle drei Gruppen die gleichen Besserungen (weniger Schmerzen und Schwellungen am Knie – S. Blakeslee, „Placebos prove so powerful“, NYT, 13.10.1998).
Ich empöre mich über gut situierte Mittelstandseltern, die ihren Kindern ADHS-Medikamente verabreichen, sich damit zufrieden geben und ihre „Unschuld“ an der Symptomatik gegen jede Kritik aggressiv verteidigen – Medikamente, die das Potential haben, später als Trigger für eine Amphetamin-Sucht zu wirken. Und trotzdem: Wenn sie das Problem nicht in den Griff bekommen und alle völlig am Boden sind, kann es besser sein, den Problemfall ruhig zu stellen, so wie in der Psychiatrie…
Gesellschaftlich ist es etwas ganz anderes: Ihre Beobachtung (danke für die Belege!), dass immer mehr auf die genetisch-biologische Determination geschoben wird, muss uns beunruhigen. Denn damit werden gesellschaftliche Lebenssituationen (Einsamkeit, Altersarmut, Arbeitsüberlastung, usw. usf), die zu hohen Prozentsätzen Erkrankungen verursachen, einfach unter den Teppich gekehrt und jede Kritik, jede Suche nach Alternativen mit Hinweis auf die „natürlichen Ursachen“ abgewürgt.
Zur Passivität: Wenn man sich Psychopharmaka verschreiben lässt, tut man „etwas“, ja, doch überlässt die Problemlösung eigentlich der Chemie, sofern es denn funktioniert.
Psychotherapeutisch kann man natürlich auch nicht alles lösen, einfach nur so im Gespräch. Aber man könnte zumindest Gedenken-, Verhaltens- und Situationsveränderungen besprechend und einüben.
„Ihre Beobachtung (danke für die Belege!), dass immer mehr auf die genetisch-biologische Determination geschoben wird, muss uns beunruhigen.“
Genau. Deshalb schreibe ich darüber ja seit vielen, vielen Jahren. Es passt eben auch hervorragend ins neoliberale Denken: Gesellschaft gibt es nicht, sondern nur Individuen; dann sind Probleme auch nicht sozialer Natur, sondern nur individuell. Die Medizin/Psychiatrie „hilft“ dann insofern, als sie das Problem als medizinische Krankheit wenigstens moralisch entschuldigt. Dass das aber nicht immer funktioniert und man „Depressiven“, „Borderlinern“, „Suchtkranken“ usw. durchaus Vorwürfe macht, ist (leider) bekannt.
Leider habe ich spontan keine Quelle parat, aber ich las vor ein paar Jahren, dass z.B. bei Borderline-Patienten die defekten Areale des präfrontalen Cortex‘ im MRT sichtbar sind.
Es gibt ja Tausende solcher Studien. In der Regel handelt es sich um kleine Unterschiede zwischen nicht-repräsentativen Gruppen, die mit statistischen Methoden aufgeblasen werden. Oft zeigt sich schon bei einer Wiederholung wieder ein ganz anderes Ergebnis.
eine „verkümmerte“ (kleinere) amygdala , diskussionspunkt vor 25 jahren noch jedenfalls, inwieweit reversibel/irreversibel….auf dies ab-bild setzte sich dbt ….“wachstum durch training“ 🙄 …..die karniggel führten tagtäglich gefühlsprotokolle und andre „späßchen“, arbeit für (lohn)arbeitsunfähige, dafür konntste dich mit 60% behindertenstatus entlohnen lassen und die meisten eu-renten gingen recht glatt durch…….an den vollendeten suiziden änderte dieser job nix, inwieweit bei den dbt-auf-lebenszeit-karniggeln da was wuchs, weiß ich nicht, aber ne ordentliche kapitalismuskritik+(!!!!)patriarchatskritik beendet die dauerachterbahn sehr zuverlässig, nur kriegste weder mrt-s noch irgendwelch prozente, wennde dein verhalten nicht trainieren willst……
neuzeitlich als kleines anbei läuft „trauerarbeit“ im ähnlichen pensum, also etwa 3-4h/tag trauerackerei -mit bezahlter begleitung 😆 – um das depri in den griff zu bekommen = ein arg existenter geschäftszweig 😉 )
Das Thema ist ganz sicher viel zu komplex und wissenschaftlich wohl auch zu kompliziert, um in allen seinen Verästelungen beurteilt werden zu können. Wenn ich mich jedoch des Ausgangsproblems annehme, nämlich ob (äußerliche) Störungsbilder im Gehirn selbst nachgewiesen werden können, dann sehe ich für mich eine völlige Fehlbeurteilung des Organs „Gehirn“ als solches. Wenn man derartiges im (technisch gesprochen) Prozessor nachweisen will, dann ist es doch offensichtlich so als wolle man ein nicht gefallendes Ergebnis einer Computeroperation in dessen Rechenvorgängen verursacht vorfinden. Daß dem nicht so ist, dürfte doch einleuchtend sein, denn ein solches Ergebnis ist doch einfach nur Folge von Daten, die nichts anderes zulassen. Und Daten sind dann in diesem Sinne die Verhältnisse, unter denen die Operationen des Gehirns stattfinden.
Zustimmung, es ist so, als ob man anhand der Hardware einen Softwarefehler finden und beheben wöllte.
Bei ganz groben Fehlfunktionen kann das mal die Ursache sein, wird sie in der weit überwiegenden Zahl der Fälle aber nicht sein.
Wahrscheinlich ist das sogar bei „normalen“ Krankheiten oft der Fall, es soll z.B. Fälle von Persönlichkeitsspaltung gegeben haben, bei der die eine Persönlichkeit (ein und desselben Menschen) ein ausgeprägtes Asthma hatte, die andere nicht. Oder noch krasser: eine der Persönlichkeiten ohne die übliche starke Brille auskam oder sowas. Keine Ahnung, ob das stimmt, aber „mind over matter“ macht das durchaus denkbar. Es wirft auch die Frage auf, ob Evolution wirklich so funktioniert, wie wir uns das vorstellen…
Es gibt ja auch das Phänomen der terminalen Geistesklarheit, also jahrelang Demente sind in ihrem Sterbeprozess plötzlich wieder ganz klar. Oder eine blinde Frau ist in ihrer Nahtod- und außerkörperlichen Erfahrung wieder sehend.
Zitat: „Man kann die Störungsbilder einfach nicht im Gehirn nachweisen.“
Ja, ohne weiteres möglich bei ganz vielen Störungen, die nicht mit Stoffwechseländerungen in der Gehirnmasse verknüpft sind. Genauso wenig wie man das Wüten eines Computervirus auch nicht im Röntgenbild einer CPU beobachten kann.
Wobei: wenn die Funktionsstörung Auswirkungen auf das hormonelle Spektrum der Gehirnareale hat, müsste man Änderungen detektieren können – dafür fehlen aber einfach die Methoden (nichtinvasive Hormonscans in höher Auflösung, ähnlich wie fMRT). Man kann bislang einfach nur Marker für bestimmte Abweichungen untersuchen.
„Heute, 30 Jahre später, wollen Psychiater die Diagnose „Schizophrenie“ übrigens aufgeben, unter anderem weil sie bei Patienten mehr Leid verursachen kann als dass sie hilft.“
Nun der Begriff wurde eigentlich schon aufgegeben.
Den er hat nichts mehr mit der klassischen
Geschichte von Dr. Jekyll und Mr. Hyde zu tun. Zwei Persönlichkeiten in einen Körper die nicht von einander wissen.
https://icd.who.int/browse10/2016/en#/F20-F29
Unter F20.6
simple shizophrenia
sind eindeutig kiffende Teenager
beschrieben die keine Lust auf das gesellschaftliche Hamsterrad haben.
Lustig ist auch
F20.9
unspecified shizophrenia
Ein Blanko Schein für die Willkür und Profitgier von Ärzten.
Dieser Sachverhalt ist ziemlich Bedenklich.
Die Milliarden die in der Psychiatrie und Psychologischen Forschung verpulvert wurden
HA
geschenkt.
Herr Schleim, ich danke Ihnen herzlich dass Sie sich des Themas angenommen haben.
Ich leide seit ca. 15 Jahren an wiederkehrenden depressiven Störungen, während meiner Reha wurde auch Burnout diagnostiziert, was zu langjähriger Krankschreibung geführt hat.
Inzwischen bin ich Regelaltersrenterin, davor war ich Erwerbsminderungsrentnerin. Seit ca. 5 Jahren bin ich in einer Gruppentherapie, die mir, so mein bisheriges Fazit, nur insofern geholfen hat, dass ich erkenne, nicht alleine zu sein mit meinen Problemen und dass mir der Therapeut klar gemacht hat, dass meine Reaktion, nämlich die Depression, eine normale Reaktion auf meine private und berufliche und die gesellschaftliche Situation war. Ansonsten habe ich den Eindruck, dass es ausschließlich darum geht, wie ich mich am besten anpassen kann, damit es mir besser geht. Verschriebene Antidepressiva haben mir nicht geholfen.
Ich sehe nicht, dass unter den heutigen Bedingungen Psychotherapie helfen kann, weil die tatsächlichen Bedürfnisse der betroffenen Menschen dadurch nicht gestillt werden können. Eine Therapie kann dabei helfen zu erkennen, worin diese Bedürfnisse bestehen und dass z.B. Suchtverhalten diese Bedürfnisse nur überdeckt. Das kann meines Erachtens aber sogar kontraproduktiv wirken, wenn man erkennen muss, dass angesichts der heutigen Gesellschaft die eigenen Bedürfnisse wahrscheinlich nicht gestillt werden können. Ich behaupte von mir immer, dass ich an der Welt leide.
Sicher ist es so, dass nicht alle Menschen gleich auf ihre Umwelt reagieren, die Sensibelsten und eher Introvertierten sind da wohl im Nachteil. Zu behaupten, sie seien selber Schuld an ihrem Leiden, ist leider oft gesellschaftlicher Konsens. Und das liegt sicher auch daran, dass Depression im Gehirn verortet wird.
Ich glaube nicht, dass das stimmt, aber solange diese Theorie mehrheitlich vertreten wird, kann Therapie auf die Betroffenen nur in der Form hinwirken, sie dazu zu bringen, sich anzupassen.
Genau das ist es aber, was mir sehr schwer fällt, weil ich ein mitfühlender Mensch bin, der nicht wegsehen kann und will, wenn Unrecht passiert.